Most Impressive Case Report 2016.06 研修医C
Most Impressive Case Report 2016.06 研修医C
【背景】
近年、新生児医療や障害児医療の進歩により、気管切開や経管栄養などを受けながら生活する小児が増えており、実際、在宅医療を受ける患者のうち、栄養、酸素などの医療を必要とする者の割合は15歳未満の小児において増加している。
人工呼吸や経管栄養を必要とする重症心身障害児とその家族が安心して自宅での生活を送るには、在宅医療機関と専門医療機関、訪問看護や福祉・行政サービスの適切な役割分担と密接な連携が不可欠である。
今回、VSD、PDAを合併した18トリソミーの症例で、外科的治療をせずに在宅診療に移行したものの2年を超えて長期生存し、在宅人工呼吸器管理下で気胸を発症した際にも全身状態の増悪を招くことなく診断・治療にこぎつけたケースを経験したので報告する。
【症例】
先天性心疾患(VSD/PDA)、肺高血圧症、気管軟化症、低γ-gb血症を合併した2歳7ヵ月の18トリソミーの女児
【家族構成】
父:30代歯科医 母:30代主婦 弟
【現病歴】
妊娠32週の胎児エコーで小脳低形成、心室中隔欠損症、胎児発育不良、横隔膜ヘルニア疑いなどを指摘され、羊水検査で18トリソミーと診断された。両親の挙児希望により、A大学病院にて帝王切開により37週4日で出生した。出生時体重は1410g、Apgar Scoreは 4/7で、横隔膜ヘルニア疑いであったことから出生後直ちに挿管され、NICUにて人工呼吸管理が開始された。出生後明らかな横隔膜ヘルニアは指摘されず、酸素化も良好であったが、気管・気管支の軟化のため抜管困難であり、2014年3月(日齢142日)に気管切開を試行された。その後も重度の気管軟化症のため酸素化は不安定であり、心不全のリスクもあったことから余命は数カ月と予想された。両親は心奇形、口唇口蓋裂に対し一切の外科的治療を希望せず、容態悪化時には自宅で看取る覚悟で在宅管理を希望したため、2014年5月に退院、当院にて診療開始となった。
【診療経過】
2014年5月-6月 連日訪問、カニューレ交換実施
2014年6月 状態安定、定期往診週1回
2014年10月 秩父へ家族旅行
2015年7月 注入後ほぼ毎回SpO2 50%台に低下、心不全増悪(Pro BNP 8072、肝腫大、gallop)→レニベース投与開始
2015年9月 注入と関係なくSpO2低下 →レバチオ投与開始
2015年11月 気切孔からのリーク多くカニューレサイズアップのためA大学にcX-P撮影
2015年12月 発熱→ジスロマック投与で改善
2016年1月9日 発熱39℃、迅速CRP 20。
2016年1月11-13日 肺炎の診断でCTRX・HDC投与
2016年2月4日 発熱
2016年2月18 採血にてIgG400
2016年2月20日 γ-グロブリン療法開始
2016年3月8日 ハイゼントラ20%2.5cc週1回皮下注開始
2016年6月初旬 状態安定しており箱根へ温泉旅行
2016年6月13日
13時ハイゼントラ投与のため往診、注射前SpO2 40台に低迷するも酸素5L投与し母親が抱いたところ改善、予定通り投与終了
15時 SpO2 30台、バギングで改善なく緊急往診。頸静脈怒張(※いずれも肺高血圧、右心負荷所見と考えて矛盾しない)あり、第三肋間右でtrhrill触れるも肺高血圧による右心負荷、酸素化不良と判断。HOT10L>min.TPPV下でラシックスsc、母抱っこで顔色回復、SpO2 75%まで上昇したため退室
2016年6月14日
16時30分 訪問看護師より体動でSpO2低下が目立ち、左仰臥位で改善、透光試験で左右差あり(※SpO2は以前より不安定であったが普段と様子が異なることに訪問看護師が気づく)気胸が心配との連絡。
18時(※16時30分にステーションに電話、18時過ぎに現地到着)
臨時往診、HOT 5L.min でSpO2 80%と安定しているが診察にて心音最強点が右胸部にシフト、気胸r/oのためA大学へ救急搬送。
(※2015年11月、カニューレサイズアップのためA大学で撮影したcX-pを訪問看護師がiPhoneに保存していた。もともとの心臓の位置が確認できなかったら、聴診のみで心臓の偏位を指摘することはできなかった。)
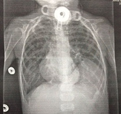
(※A大学はかかりつけの専門医療機関であり電話連絡により緊急に受け入れ可能であった)
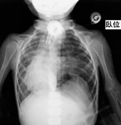
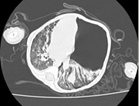
胸部レントゲン、CTにて左全肺野虚脱を認め、緊張性気胸の診断で入院。
【入院後経過】
6月14日
胸部XP、CTで左全肺虚脱、緊張性気胸と診断
左中腋窩線第5肋間にアスピレーションキット挿入、沈静下で持続吸引開始
6月16日
朝からクランプ
アスピレーション自己抜去するもバイタル著変なし
6月18日
ヴェノグロブリンIH200mg/kg IV
2016年6月20日
腹部エコー
Xpフォローにて気胸の再発なし
全身状態良好につき、退院
【考察】
気管切開、人工呼吸器管理による合併症には、カニューレ刺激による喀痰増加や肉芽形成、出血、感染、気道損傷のほか、陽圧換気による肺気腫や気胸などのventilator-induced lung injuryがあげられる。
今回のエピソードでは、VSD/PDAによる末梢肺動脈の拡張で細気管支が圧排され、チェックバルブ機構が働いていたところに、啼泣などの刺激が加わり気胸が発生した可能性が考えられた。気胸は発症後数時間が経過したものと推測されたが、胸痛などの症状の患者本人からの表出が乏しいこと、ベースに先天性心疾患と重度の気管軟化症がありもともと容易に酸素化不良をきたす状態にあり、またPAHによる右心負荷所見と気胸の所見との鑑別が必ずしも容易でなかったこと、また、縦隔偏位が進行した時点でもなお酸素化ならびに全身状態が比較的保たれていたことなどから、発症早期の発見は極めて困難であったと考えられる。
それでもなお、全身状態の増悪を招く以前に診断、治療にこぎつけることができた背景には、母親ならびに訪問看護師による日々の注意深い状態観察、胸部画像といった医療情報の詳細な把握、迅速な連絡体制と往診体制、緊急時に窓口となる専門医療機関との連携体制が整っていたことがあげられる。
患児は退院時全身浮腫を認めたものの、心機能評価では、両心肺機能は良好、EFも79.8%に保たれており、腹部エコーでも肝腫大は認めなかった。
現在は在宅診療を再開し、自宅にて体調も回復しており経過は良好である。
本症例で注目すべき重要な点として、患者がNICUでの長期入院を要した重症心身障害児であること、重度の先天性心疾患を有しながら一切の外科治療をせず、病院での高度の医療管理をもってしても余命は数カ月と予想された状況で在宅医療に移行していること、NICUからの退院後は今回のエピソード発生まで2年間入院を要することなく経過し、家族旅行など充実した時間も過ごせていることが挙げられる。
【 18トリソミー患者の生存に関する予後因子】
1年生存と関連する因子:
・出生後診断
・正期産
・出生時体重
・気管軟化症がない
・抜管
・経口摂取可能
本症例の場合
・妊娠32週の胎児エコーで異常あり羊水検査で診断
・37週4日で出生
・出生時体重1410g(<-2 SD)
・重度の気管軟化症
・抜管困難
・経管栄養
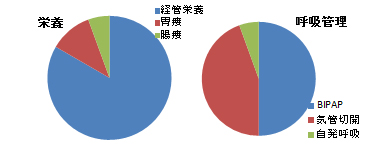
あおぞら診療所墨田の1歳を超える18トリソミー患児18例
・出生時平均体重 1504g
・在胎期間:正期産・・・15例 早産・・・3例 過期産・・・0例
・気道関連合併症:
・気管軟化症5例
・気道狭窄などその他の合併症5例
【我が国での18トリソミー患者の実態調査】
Natural history and parental experience of children with trisomy 18 based on a questionnaire given to a Japanese trisomy 18 parental support group
出典:American Journal of Medical Geentics Part A Volume 161 Issue 7 July 2013 Pages 1531-1542
要約
対象
完全型18トリソミーの患児65例(うち女児68%)
方法
18トリソミーの子を持つ親の支援団体の協力のもと、質問票を用いた調査を実施した。
結果
出生前に診断が確定したのは17%(11/65)で、帝王切開による出産は57%(37/65)であった。
出生時の在胎日数は平均で38週6日であったが、出生時の平均体重は1,920g (-2.6SD)と低体重であった。
合計51%に無呼吸のエピソードが出現した。13例に全身性けいれん発作がみられ、投薬で無再発だったのは少数であった。集中治療室で加療されたのは36%、間欠的陽圧呼吸が行われたのは45%。気管切開、胃瘻造設から心臓手術を含めて外科手術が行われたのは9例で、栄養については完全経口摂取が15%の児で可能であった。自宅に退院となったのは全体の45%であった。
自宅退院となった児では、緩徐ではあるが一定のペースでの精神運動発達がみられた。また、10歳を超えた長期生存例4例のうち2例は自力歩行可能となった。
生存期間が1年を超えたケースで生存と有意な関連性が認められた因子は、出生後に診断されたこと、正期産であること、出生時の体重が重いこと、気管軟化症がないこと、抜管可能だったこと、経口摂取が可能なこと、および自宅退院したこと、であった。
両親は皆子供の介護に積極的であった。
また、患児は生存期間を通じて両親および兄弟と意思の疎通や感情表出が可能であり、家族として有意義な時間を過ごすことが可能であった。
結論
18トリソミーの患児の医療、福祉、行政対応について指針を策定する際には、こうした両親の視点や18トリソミーの自然史を踏まえての検討が必要である。
【本症例に対する診療の方針と目的】
目的:『家族の良い時間を体験してもらい子育てをしてもらい、家族の絆を実感してもらうこと』
方針:
・徹底した呼吸管理
・体重・栄養・In/Out baranceの管理
・感染予防
・緊張予防
上記による心不全の進行予防
【おわりに】
高度医療を必要とする重症心身障害児であっても、医療、看護、および福祉の効果的な協力と円滑な連携により、家族と自宅で有意義な生活を送ることは可能である。
一方、高度在宅医療を必要とする小児は近年増加傾向であるが、こうした児童は概して高度の医療管理を必要とする場合が多く、小児の在宅医療を担う施設は全国的に不足している。
また、重度の障害を持った子供たちの生命予後の改善に伴い、福祉や教育といった社会の受け入れ体制も整備していく必要があると強く感じた。長期の介護による家族の精神的・肉体的負担も重要な懸念材料であり、小児在宅医療をとりまく体制の構築と拡大、そのための人材の育成確保、さらに教育や行政も含めた多職種連携とさらなる対応改善は、今後も重要な課題であると考えられる。